Opinión del centro científico Kinesport
Pegatina verde
Este estudio retrospectivo cumple los principales criterios metodológicos para limitar el riesgo de sesgo. Cabe señalar que no se indican las características basales de los dos grupos de participantes (lesionados previamente o no). Esto habría revelado posibles factores de confusión. Sin embargo, las características de los participantes son probablemente relativamente similares. De hecho, todos son futbolistas profesionales o semiprofesionales. Por lo tanto, corren un riesgo similar de lesionarse los isquiotibiales.
Otro posible factor de riesgo que se ha sugerido para el mantenimiento de la HSI es la fatiga. Estudios anteriores sobre las exigencias físicas en el fútbol han demostrado que la fatiga se desarrolla hacia el final de un partido, cuando disminuye la cantidad de carreras de alta intensidad y el rendimiento técnico. También hay pruebas de que la fatiga altera el mecanismo de coordinación neuromuscular y provoca adaptaciones en la estrategia de control muscular sinérgico, es decir, una estrategia de reparto de la carga. Además, estudios anteriores han informado, utilizando relaxometría de resonancia magnética T2, que la alteración de la estrategia de reparto de carga entre los músculos isquiotibiales puede estar asociada con la HSI, mostrando que los jugadores con antecedentes de lesión presentaban una distribución más homogénea de la carga (es decir, con una disminución de la carga del semitendinoso (ST) y un aumento de la carga del bíceps femoral (BF), una mayor actividad metabólica y una menor resistencia de los músculos isquiotibiales en las contracciones dinámicas de flexión de la rodilla (KF). También se ha informado de que el cambio en el módulo de cizallamiento activo (es decir, evaluado durante la contracción muscular) medido mediante elastografía de ondas de cizallamiento se correlaciona con los cambios en la producción de torque, y que es posible saber qué músculo contribuye más a una tarea específica, detectando así la estrategia de reparto de carga. De hecho, Mendes et al (2020) informaron de una disminución del módulo de cizallamiento activo del ST y ningún cambio en el módulo de cizallamiento activo del BFlh durante una contracción isométrica de la rodilla hasta el fallo, lo que llevó a un aumento de la relación del módulo de cizallamiento activo del BFlh/ST y, en consecuencia, a una mayor contribución del BFlh y una menor del ST en la tarea de fatiga. Sin embargo, cuando se evaluó el mismo protocolo en profesionales con y sin futbolistas, no hubo diferencias entre las extremidades durante la tarea de fatiga para la rigidez activa del BFlh, ST y BFlh/ST, con una resistencia del flexor de la rodilla similar entre las extremidades. Cabe señalar que las tareas de una sola articulación (flexores de la rodilla) tienen poca relevancia funcional para una actividad como el sprint. De hecho, las HSI suelen producirse durante la carrera a alta velocidad, y la mayoría de ellas afectan a la BFlh. Además, después de una HSI, los jugadores mostraron una disminución en el rendimiento de aceleración y una velocidad de sprint sustancialmente menor al volver al juego, así como una mayor caída en la velocidad durante las pruebas de sprint repetidas. Tres estudios sugieren que la carga de trabajo del flexor de la rodilla tuvo una menor contribución del ST y una mayor contribución relativa del músculo BFlh a la producción de torque en la tarea KF, aumentando así el riesgo de lesión del BFlh. Sin embargo, en nuestro estudio anterior, no se observaron diferencias en el patrón de distribución de la carga utilizando el mismo protocolo en individuos sanos sin HSI, sólo impactando en el sistema neuromuscular con una disminución en el par máximo (PT) y la tasa de desarrollo del par (RTD) en la fase temprana (0-50 ms; 50-100 ms) después del protocolo de sprint (en revisión). Sin embargo, se desconoce si existen diferencias en la estrategia de distribución de la carga y en los parámetros neuromusculares entre futbolistas con HSI previa y jugadores sin HSI tras sprints repetidos. Además, con respecto a los parámetros neuromusculares, se espera que la fase temprana de RDT se vea afectada ya que los atletas lesionados pueden tener un tiempo limitado para generar torque para estabilizar una articulación alterada. El presente estudio tuvo como objetivo comparar los efectos de un protocolo de sprints repetidos sobre el rendimiento en sprints, el patrón del módulo de cizallamiento de los isquiotibiales y los parámetros neuromusculares entre jugadores con y sin antecedentes de ISH. Se planteó la hipótesis de que se observaría un menor rendimiento en el sprint, una mayor contribución relativa de BFlh y, en consecuencia, una mayor relación BFlh/ST, así como una mayor disminución de los parámetros neuromusculares en los jugadores con antecedentes de ISH. En segundo lugar, se realizó una comparación entre miembros con HSI y sus miembros contralaterales sobre el patrón de módulo de cizallamiento de los isquiotibiales y los parámetros neuromusculares, con el fin de verificar si la lesión muscular influía o no en el patrón de reparto de carga de los isquiotibiales y en los parámetros neuromusculares
Materiales y métodos
Se invitó a los clubes mediante presentaciones orales o correos electrónicos para alcanzar el máximo número de futbolistas, lo que dio como resultado 105 jugadores de campo de fútbol de 10 equipos profesionales portugueses (2 equipos de primera división, 2 equipos de segunda división y 3 equipos de tercera división) y semiprofesionales (3 equipos de cuarta división), que participaron en este estudio retrospectivo durante la pretemporada 2021/2022 (junio-julio), lo que dio como resultado un tamaño de muestra de 210 miembros. Se pidió a los participantes que evitaran actividades extenuantes 24 horas antes de la prueba para minimizar el sesgo de confusión.
-
Antecedentes de lesiones graves de rodilla o cadera en el último año (por ejemplo, rotura del ligamento cruzado anterior, ligamento colateral medial, pinzamiento femoroacetabular, lesiones inguinales que requieran cirugía y/u otras lesiones graves que puedan comprometer el rendimiento durante el sprint y las contracciones isométricas voluntarias máximas (MVIC) o la medición de la onda de cizallamiento)
-
Antecedentes de lumbalgia o molestias actuales en la misma zona
-
Menos de 5 años de experiencia en fútbol de competición
-
Implantes electrónicos, cuerpos extraños (ferromagnéticos) cerca de la zona del muslo
Dinamometría
El par de flexión de la rodilla se midió a una frecuencia de muestreo de 1000 Hz utilizando un equipo hecho a medida. Los participantes fueron colocados en la posición supina, caderas en la posición neutral anatómica, rodillas flexionadas a 30◦ con el tobillo en 15◦ flexión plantar, como previamente informado. Esta posición permite que el módulo del esquileo del músculo sea evaluado con la tensión pasiva mínima [30]. Ambos pies fueron asegurados en un soporte del pie que contenía un transductor de la fuerza en el talón para recoger la fuerza linear perpendicular a la orientación de la pierna y con el tobillo en 90◦. Se proporcionó a los individuos información visual de la producción de fuerza durante las evaluaciones. Los parámetros neuromusculares evaluados y analizados fueron la PT y la RTD, con intervalos de RTD definidos: 0-50 ms, 50-100 ms, 150-200 ms y tiempo hasta la RTD máxima (TU-RTDmax).
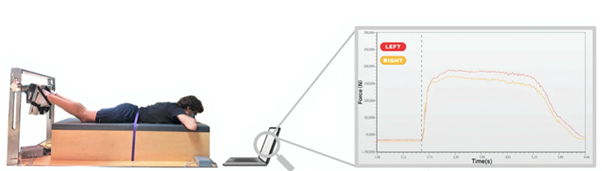
Rendimiento del sprint
El rendimiento de sprint se evaluó mediante un protocolo de sprint repetido de 10 × 30 m en una posición de dos puntos con los participantes situados 1 m detrás de las fotocélulas. Se registró la velocidad media del sprint con cuatro fotocélulas y los datos se procesaron con el software Chronojump.
Elastografía de ondas de cizallamiento
El módulo de cizallamiento de los isquiotibiales se evaluó utilizando dos ecógrafos similares en modo SWE. El transductor se colocó para alinearlo con la orientación de los haces musculares y ejercer una presión mínima durante las mediciones.
Protocolo
Los participantes visitaron el Centro de Alto Rendimento Jamor en el interior, donde recibieron formación sobre gestión medioambiental.
El viento y la temperatura no influyeron en el rendimiento en sprint ni en la evaluación del módulo de cizalladura, respectivamente. El historial de lesiones en las extremidades inferiores fue registrado por un fisioterapeuta. Las lesiones
se obtuvo mediante una entrevista y utilizando la información sobre lesiones musculoesqueléticas registrada en el departamento médico del club, donde el diagnóstico de la lesión se basaba en la RMN, la ecografía o la palpación. Tras la entrevista, ambas extremidades se sometieron simultáneamente a RMN, ecografía o palpación.
Ultrasonidos, parámetros neuromusculares y módulo de cizallamiento muscular. A continuación, se pidió a los individuos que realizaran 10 KF submáximos a una intensidad percibida baja para prepararse y familiarizarse con el ejercicio.
que consistía en dos ensayos de 3 s con 30 s de recuperación entre ensayos. Aunque las recomendaciones de los expertos sugieren realizar cinco ensayos durante las pruebas de RTD [32], realizar sólo dos ensayos demostró una alta fiabilidad y validez concurrente [33]. Basándose en la PT más alta de la extremidad sometida a prueba, los individuos se familiarizaron con el 20% del MVIC mediante ensayos con retroalimentación visual. A continuación, se midió el módulo de cizallamiento activo dos veces para cada músculo al 20% de MVIC. Cada ensayo duró ~30 s. Tras las mediciones del módulo de cizallamiento activo, se realizó un protocolo de calentamiento de sprints estandarizado, consistente en 5 min de carrera en cinta a 2 m/s y 3 series de 30 s de saltos bajos, medios y altos.
saltar a la cuerda. Un estudio previo (datos no publicados) demostró que este protocolo de calentamiento no tenía ningún impacto en el módulo de cizallamiento activo de los isquiotibiales. Inmediatamente después del calentamiento, se realizó un sprint repetido de 10 × 30 m. A continuación, se realizaron mediciones del módulo de cizallamiento activo post-tarea, seguidas de dos ensayos MVIC. El orden de las mediciones en cada músculo fue aleatorio.
Resultados
De los 210 miembros evaluados, el número total de HSI en los dos últimos años fue de 46: 37 no tuvieron ninguna recidiva, siete tuvieron una recidiva y sólo uno tuvo dos recidivas. El tiempo transcurrido desde la lesión hasta la prueba fue de 12,03 ± 6,6 meses (intervalo: 2-19 meses). La pérdida de tiempo para los miembros con una sola lesión fue de 24,1 ± 17,1 días y de 22,2 ± 15,4 días para los miembros con una recidiva. Seis jugadores (n = 12) con lesiones en ambas extremidades fueron excluidos de todas las comparaciones estadísticas, ya que el rendimiento de sprint, y por lo tanto los patrones de distribución de carga, podrían diferir entre los jugadores con una extremidad previamente lesionada y ambas extremidades previamente lesionadas. Por lo tanto, se analizaron 34 extremidades previamente lesionadas, siendo el músculo más afectado el BFlh con 14 lesiones, seguido por el SM con seis, y el ST con tres, mientras que 11 lesiones no pudieron atribuirse a un músculo específico.
Rendimiento del sprint
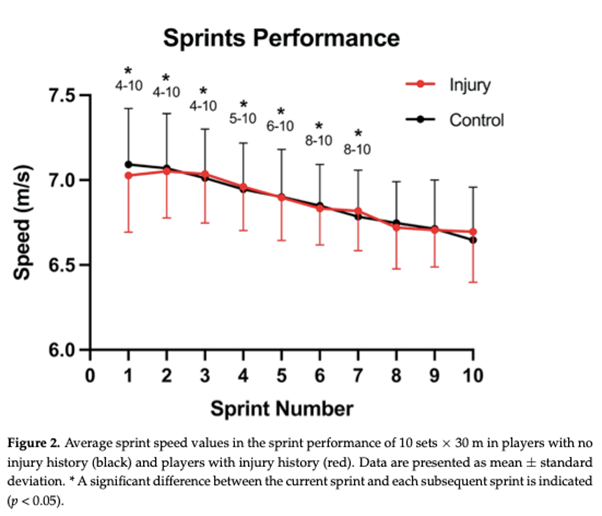
Módulo de cizallamiento y parámetros mecánicos
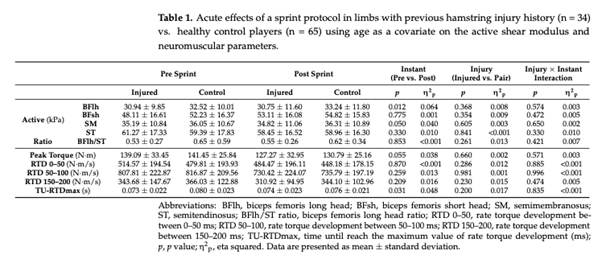
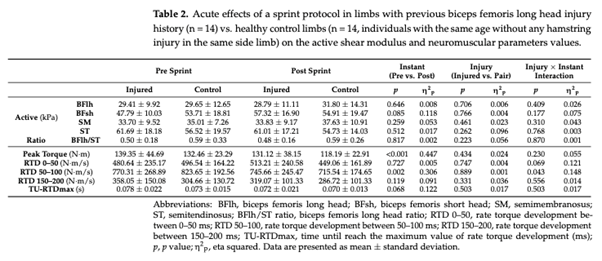
Jugadores de BFlh previamente lesionados vs. grupo de control sano
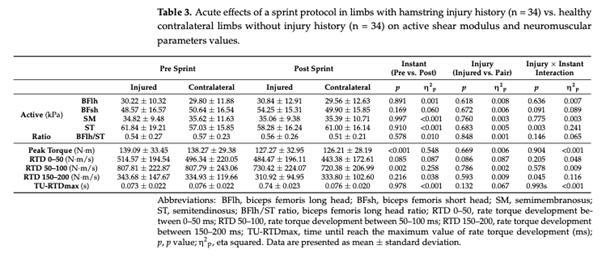
Isquiotibiales lesionados previamente frente a la contralateral
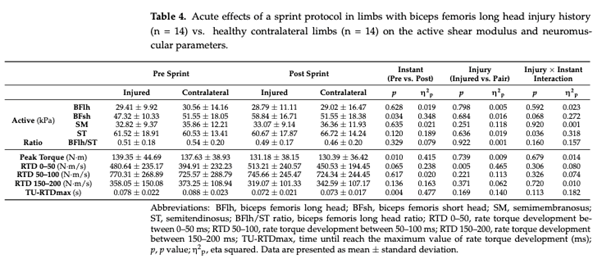
BFlh Extremidades previamente lesionadas vs. contralateral
Debate
Este estudio examinó el módulo de cizallamiento activo (es decir, al 20% del MVIC) así como los parámetros neuromusculares de los isquiotibiales antes y después de sprints repetidos en futbolistas profesionales con y sin HSI. Hasta donde sabemos, éste es el primer estudio que examina los efectos agudos de los sprints repetidos en la distribución de la carga de los isquiotibiales sobre el módulo de cizallamiento activo en futbolistas con y sin lesiones musculares graves previas. Los principales resultados son los siguientes: no se observaron diferencias en el rendimiento del sprint, la distribución de la carga y la mayoría de los parámetros neuromusculares entre los miembros con y sin lesión muscular grave. En segundo lugar, verificamos mediante diferentes análisis que no se observaron diferencias en la distribución de la carga y los parámetros neuromusculares entre los jugadores de BFlh con lesiones previas y el grupo de control sano (mismo lado) con la misma edad y dominancia. Además, no se observaron diferencias en la distribución de la carga ni en los parámetros neuromusculares entre los isquiotibiales previamente lesionados y las extremidades contralaterales. Por último, sólo se observó una diferencia significativa en el RTD 0-50 ms entre las extremidades BFlh previamente lesionadas y su extremidad contralateral. Estos resultados contradicen nuestra hipótesis inicial, ya que se esperaba que las extremidades con antecedentes de lesión muscular grave tuvieran un módulo de cizallamiento diferente con una mayor contribución relativa de la BFlh. Contrariamente a nuestra hipótesis inicial, no se observaron diferencias en el rendimiento de sprint entre los jugadores con antecedentes de SIH y los jugadores sanos, lo que también es contrario a lo que algunos estudios anteriores han informado. Mendiguchia et al. (2014) informaron de una disminución en el rendimiento de aceleración al volver a jugar [27], mientras que Røksund et al. (2017) mostraron una disminución un 16 % mayor en la velocidad durante pruebas de sprint repetidas [28] en jugadores con SIH previa. Es curioso que Røksund et al. (2017) utilizaron un sprint de 8 × 20 m con el mismo tiempo de recuperación (30 s), y como la disminución del 16 % se calculó entre la media de los dos primeros sprints menos la media de los dos últimos sprints, era de esperar que un volumen mayor en el presente estudio (10 × 30 m) indujera una mayor fatiga entre los jugadores con lesiones previas y los jugadores de control sanos. Una posible explicación podría ser la diferencia de tiempo entre la lesión y la prueba, que no es posible comparar ya que Røksund et al. (2017) no informaron el tiempo de este período, que es esencial para la comparación. Mendiguchia et al. (2014) mostraron una disminución en el rendimiento de aceleración al volver a jugar entre jugadores con HSI previa y jugadores sanos. Sin embargo, se normalizó después de dos meses de seguimiento sin entrenamiento específico adicional o preventivo, lo que indica que la práctica regular de fútbol es suficiente para restaurar el rendimiento de aceleración del sprint, lo que coincide con nuestros resultados. En nuestro estudio, todos los jugadores tuvieron al menos dos meses entre el momento en que se lesionaron los isquiotibiales y el momento en que realizaron el protocolo RSA. Por lo tanto, es posible sugerir que incluso sin tratamiento de recuperación, una mayor duración de la exposición a la carga tuvo un impacto positivo en el rendimiento de sprint en jugadores con una lesión previa, lo que llevó a una diferencia no significativa entre los grupos. Además, otros estudios anteriores no han informado diferencias en el rendimiento de sprint entre jugadores de control sanos y jugadores con una lesión previa en el miembro inferior [37]. Además, se ha demostrado que el HSI no está relacionado con el cambio en el rendimiento de sprint durante la temporada baja [38]. Por lo tanto, todos estos estudios confirman que la evaluación de los jugadores después de 2-3 meses de volver a jugar después de una lesión muscular no mostró diferencias entre los jugadores previamente lesionados y los jugadores de control sanos. Se ha sugerido que la fatiga neuromuscular es un factor de riesgo potencial de lesión por distensión muscular [2,9,39,40], lo que indica que un entrenamiento de fuerza inadecuado podría ser un factor de riesgo de nueva lesión, o que una rehabilitación inadecuada tras una lesión por distensión muscular podría aumentar el riesgo de recaída. Contrariamente a nuestra hipótesis inicial, no se observaron diferencias significativas en todos los parámetros neuromusculares al comparar jugadores previamente lesionados con controles sanos, y entre todas las extremidades HSI y las extremidades contralaterales. Sólo se observó una diferencia significativa en el RTD de 0-50 ms al comparar las extremidades previamente lesionadas en BFlh con las extremidades contralaterales. Sin embargo, se observaron valores más altos en futbolistas con lesiones previas, lo que contrasta con estudios anteriores. De hecho, la literatura actual [41-44] demuestra la incapacidad de los individuos con lesiones unilaterales de isquiotibiales para activar completamente la extremidad afectada, a pesar del esfuerzo voluntario completo. Además, se ha sugerido que la incapacidad para activar completamente el músculo previamente lesionado puede dar lugar a un estímulo limitado para la ganancia de fuerza excéntrica y el alargamiento del fascículo durante la rehabilitación [45]. Por lo tanto, los valores más altos de RTD 0-50 ms en el presente estudio, en futbolistas con una lesión previa del BFlh en comparación con las extremidades contralaterales, podrían explicarse por un protocolo de rehabilitación específico, especialmente para los factores neurales. Además, hay que tener en cuenta las diferencias entre los estudios, especialmente los distintos momentos de la exploración, ya que en nuestro caso tuvo lugar entre los 2 y los 19 meses, mientras que los estudios anteriores tuvieron lugar entre las 4 semanas y los 12 meses [43], entre 1 y 18,2 meses [41], y entre 2 y 18 meses [42,44]. Además, estos estudios difieren en la composición de la muestra, ya que los estudios anteriores analizaban a hombres con una actividad recreativa [41-44] y el presente estudio evalúa a futbolistas profesionales. Además, cabe señalar que en un estudio prospectivo no hubo diferencias en la tasa de desarrollo de la torsión ni en el inicio de la actividad muscular en futbolistas con y sin HSI, lo que sugiere que no existe asociación con el riesgo de lesión [46]. Con respecto a la rigidez muscular y las propiedades del tejido, Watsford et al. (2010) mostraron una rigidez de piernas e isquiotibiales significativamente mayor antes de la temporada en jugadores de rugby australianos tras una prueba de salto lateral, en aquellos jugadores que posteriormente sufrieron una lesión musculotendinosa durante la temporada, Esto sugiere que aquellos con valores relativamente altos de rigidez bilateral de los isquiotibiales o rigidez de la pierna pueden estar en mayor riesgo de sufrir una lesión del tejido blando de los isquiotibiales sin contacto durante la temporada [47]. Kawai et al (2021) informaron de un aumento de la rigidez pasiva de las extremidades en futbolistas con una lesión previa de isquiotibiales en comparación con extremidades sanas utilizando el MyotonPRO® y el umbral de desaparición de la vibración [48]. Nuestros resultados contradicen este hallazgo, ya que no se observaron diferencias; sin embargo, deben tenerse en cuenta los diferentes estados de las mediciones (activo frente a pasivo) y el hecho de que las mediciones de SWE proporcionan una aproximación de las propiedades tisulares localizadas [34] en lugar de una medida global de la rigidez articular o la posible contribución de otros músculos [48]. Cabe señalar que la rigidez es una propiedad funcional y el módulo de cizallamiento es una propiedad tisular. Por lo tanto, estas comparaciones deben considerarse con precaución, ya que dos materiales pueden tener el mismo módulo de cizallamiento pero diferente rigidez. De hecho, en un estudio anterior sólo se informó de una correlación moderada entre SWE y MyotonPRO® en el músculo gastrocnemio y el tendón de Aquiles [49].
En contraste con los hallazgos previos de Schuermans et al. (2016, 2014), que cuantificaron la relaxometría T2 durante los KF dinámicos e informaron que los jugadores con antecedentes de HSI exhibieron una disminución en ST y un aumento en la carga de BF durante los KF dinámicos [20,21], y Mendes et al. (2020), que mostraron una disminución del módulo de cizallamiento activo de la ST sin cambios en el módulo de cizallamiento activo de la BFlh durante la contracción isométrica de la rodilla hasta el fallo, lo que condujo a un aumento de la relación del módulo de cizallamiento activo de la BFlh/ST y, en consecuencia, a una mayor contribución de la BFlh y una menor contribución de la ST en la tarea de fatiga [29], nuestros resultados no mostraron diferencias en el patrón de reparto de la carga en el estado activo. Una posible explicación entre el presente estudio y los anteriores [20,21,29] podría ser la especificidad de la tarea. Los estudios de Schuerman utilizaron KF dinámica hasta el agotamiento y Mendes utilizó contracción isométrica hasta el agotamiento en participantes sanos. Dado que en los sprints repetidos intervienen factores no sólo mecánicos, sino también cardiometabólicos, la percepción de la fatiga podría dar lugar a diferentes estados de fatiga muscular. Además, se demostró en futbolistas profesionales utilizando el mismo protocolo que Mendes et al. (2020) que no había diferencias entre extremidades durante la tarea de fatiga para el módulo de cizallamiento activo BFlh, ST y BFlh/ST, con una resistencia del flexor de la rodilla similar entre extremidades, sólo informando de la inhibición del módulo de cizallamiento BFlh en jugadores previamente lesionados al inicio de la tarea [23]. Los resultados de este último estudio concuerdan en parte con los nuestros, ya que no se encontraron diferencias ni para el músculo ST ni para el BFlh en ninguna de las dos condiciones (pre-post). Además, Freitas et al (2021) informaron de una menor relación BFlh/ST en todas estas comparaciones al inicio de la tarea de fatiga en miembros previamente lesionados, lo que sugiere que este parámetro podría estar asociado con la aparición de esta lesión, como en un estudio anterior [23]. La hipótesis es que los jugadores de alto riesgo tienen una menor relación BFlh/ST, debido principalmente a un menor módulo de cizallamiento activo BFlh. Sin embargo, debe tenerse en cuenta que Schuermans et al. (2016, 2014) informaron de que los jugadores con antecedentes de HSI tenían una disminución del ST y un aumento de la carga BF (midiendo la relajación T2), y no se observaron diferencias en ningún punto temporal (pre-post) en el presente estudio.
Este estudio tiene algunas limitaciones. En primer lugar, los jugadores previamente lesionados fueron seleccionados con una lesión específicamente dentro de los dos años anteriores, tiempo durante el cual el modelo de distribución de la carga y los parámetros neuromusculares pueden haber tenido tiempo suficiente para recuperarse. De hecho, como los jugadores se sometieron a un proceso de rehabilitación en el club, es posible que este proceso no diera lugar a diferencias significativas entre la extremidad contralateral y los controles sanos. Sin embargo, debido a la demanda de sprints repetidos, este tipo de protocolo sólo puede llevarse a cabo cuando el jugador está en condiciones de volver a jugar tras el programa de rehabilitación y, por lo tanto, no sería posible detectar diferencias; además, el objetivo del presente estudio era determinar si el patrón de distribución de la carga difiere entre futbolistas previamente lesionados y futbolistas sanos en las mismas condiciones (es decir, en condiciones de jugar), así como la necesidad de un tamaño de muestra robusto. En segundo lugar, debe tenerse en cuenta que el presente estudio examinó el patrón de distribución de la carga en los isquiotibiales durante las contracciones isométricas después de sprints repetidos, mientras que la magnitud de los efectos sería mayor durante los propios sprints, ya que las contracciones excéntricas son más exigentes. Debe tenerse en cuenta que la distribución de la carga puede verse influida por diferentes dinámicas de contracción, como demuestran los cambios en la distribución de la carga entre el sóleo y el gastrocnemio en un estudio clásico con animales [50]. Por último, los futuros investigadores deberían intentar realizar estas mediciones durante contracciones excéntricas, ya que, hasta la fecha, esta metodología no permite este tipo de mediciones debido a una baja frecuencia de muestreo. El tiempo transcurrido entre la lesión y la exploración debe reducirse al mínimo para detectar diferencias entre los grupos (si es posible); sin embargo, debido a la demanda de sprints repetidos, este tipo de protocolo sólo puede realizarse cuando el jugador puede reanudar el juego y, por lo tanto, no puede detectar diferencias debidas al proceso de rehabilitación. Para superar estas limitaciones, animamos a que en futuros estudios se realicen otros enfoques, como un estudio prospectivo, para comprobar si el modelo del módulo de cizallamiento de los isquiotibiales puede distinguir entre jugadores previamente lesionados o miembros no sanos.
Conclusiones
El presente estudio muestra que no existen diferencias en el rendimiento en el sprint, la distribución de la carga en los isquiotibiales y los parámetros neuromusculares entre los jugadores con una lesión muscular previa en los últimos dos años y los controles sanos, aunque se observó un aumento en la tasa temprana de desarrollo del torque en los miembros de la BFlh previamente lesionados en comparación con sus homólogos sanos. Por lo tanto, los resultados quizá sugieran que la duración entre la lesión y la exploración puede compensar las diferencias entre los grupos de control previamente lesionados y sanos y los grupos previamente lesionados y contralaterales. A la luz de las limitaciones de la presente investigación, los estudios futuros deberían minimizar el tiempo entre la lesión y la exploración, lo que puede ser difícil ya que los jugadores necesitan estar expuestos a la tarea de fatiga. Además, los estudios deberían incluir análisis de seguimiento para determinar si el patrón de distribución de la carga mecánica difiere entre los jugadores previamente lesionados y los controles sanos, lo que indicaría una posible herramienta de predicción.
Referencia del articulo
Pimenta, R.; Lopes, T.; Bruno, P.; Veloso, A. Effects of Repeated Sprints on Hamstring Active Shear Modulus Pattern and Neuromuscular Parameters in Football Players with and without Hamstring Strain Injury History-A Retrospective Study. Appl. Sci. 2023, 13, 3099. https://doi.org/10.3390/app13053099